
درباره هانتاویروس چه میدانیم؟
اگر وقت ندارید …
- هانتاویروس این روزها بعد از شیوع چند مورد بیماری و مرگ در یک کشتی کروز خبرساز شده. ماجرا از کشتی هلندی هوندیوس شروع شد؛ جایی که چند مسافر به نوعی از هانتاویروس به نام «آندس» مبتلا شدند و چند کشور وارد عملیات ردیابی و قرنطینه مسافران شدند.
- این ویروس مثل کرونا نیست. هانتاویروسها معمولا از جوندگان به انسان منتقل میشوند و انتقال بین انسانها در بیشتر انواع آن دیده نمیشود. اما سویه آندس یک استثناست و در موارد نادر میتواند بین انسانها منتقل شود.
- علائم اولیه بیماری شبیه آنفلوآنزا است؛ مثل تب، درد عضلانی و خستگی. اما در بعضی بیماران، بیماری خیلی سریع به مشکلات شدید تنفسی، افت اکسیژن و شوک میرسد و ممکن است مرگبار شود.
- در حال حاضر نه واکسن عمومی برای این ویروس وجود دارد و نه درمان اختصاصی. درمان فقط شامل مراقبت پزشکی، اکسیژنرسانی و مراقبت ویژه است. به همین دلیل تشخیص سریع و کنترل تماسها اهمیت زیادی دارد.
- سازمان جهانی بهداشت گفته خطر این ویروس برای مردم جهان پایین است و این اتفاق «پاندمی بعدی» محسوب نمیشود. چون ویروس آندس مثل کووید به راحتی بین آدمها پخش نمیشود و معمولا به تماس نزدیک و طولانی نیاز دارد.
در میانه اردیبهشت ۱۴۰۵، یک گونه ویروسی بهنام «هانتاویروس» (Orthohantaviruses) از یک اصطلاح کمتر شنیده شده در پزشکی عفونی، به تیتر خبرهای بینالمللی تبدیل شد. دلیل این رخداد، نه ظهور یک ویروس کاملا جدید بود و نه آغاز یک همهگیری شبیه کووید-۱۹. ماجرا از یک کشتی کروز به نام هوندیوس MV Hondius شروع شد؛ یک کشتی با پرچم هلند که از اوسوایا (Ushuaia) در آرژانتین حرکت کرده بود و در مسیر اقیانوس اطلس، پس از بروز چند مورد بیماری تنفسی شدید، مرگ چند مسافر و تخلیه پزشکی برخی بیماران، به مرکز یک عملیات بهداشت عمومی چندملیتی تبدیل شد.
سازمان جهانی بهداشت اعلام کرد این خوشه بیماری در ۲ مه ۲۰۲۶ (۱۲ اردیبهشت ۱۴۰۵) به آن گزارش شده و تا ۸ مه، هشت مورد بیماری شامل سه مرگ ثبت شده بود؛ شش مورد آزمایشگاهی تایید شده و دو مورد محتمل که همگی مربوط به ویروس آندس (Andes virus)، یکی از انواع هانتاویروس، بودند. WHO میزان خطر برای جمعیت عمومی جهان را «پایین» ارزیابی کرده اما خطر برای مسافران و خدمه کشتی را «متوسط» دانسته است.

توزیع موارد گزارششده هانتاویروس آندس بر اساس وضعیت پرونده و نتیجه بیماری، تا تاریخ ۸ می ۲۰۲۶
اهمیت خبری ماجرا در این است که این رخداد، فقط یک بیماری در یک کشتی نبود. بخشی از مسافران پیش از شناسایی خوشه بیماری در بندر سنت هلن در اقیانوس اطلس جنوبی پیاده شده بودند و برخی به کشورهای دیگر رفتند. بنابراین دولتها ناچار شدند مسافران، خدمه و تماسهای احتمالی را در چند کشور ردیابی کنند. چند بیمار در بیمارستانهای کشورهای مختلف بستری شدند، از جمله در آفریقای جنوبی، هلند و سوئیس.
بریتانیا حتی گروهی از مسافران را که تست آنها پیش از پرواز منفی شده بود، برای پایش پزشکی در بیمارستانی قرنطینه کرد. همچنین گزارشهای تازه از شناسایی موارد مثبت در میان مسافران فرانسوی و آمریکایی منتشر شدهاست که یکی از آنان به «سویه آندس» این ویروس آلوده شده بود و یک بیمار فرانسوی در وضعیت جدی در بیمارستان پاریس گزارش شد.
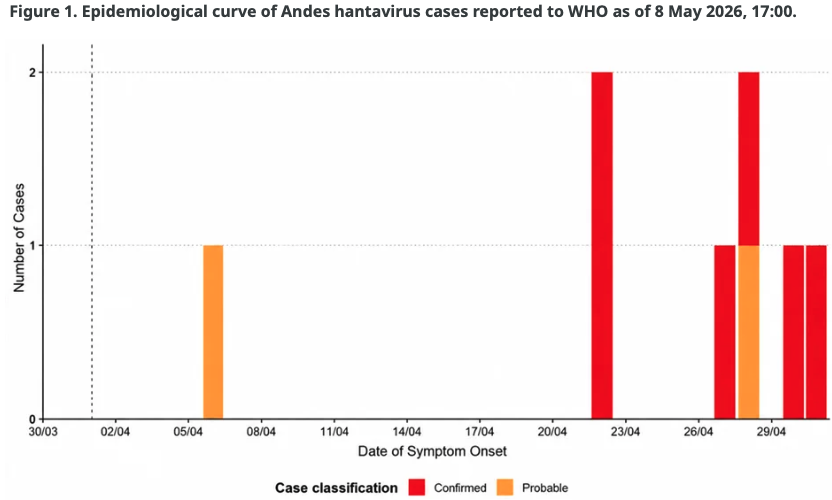
منحنی اپیدمیولوژیک موارد ویروس هانتا آند که تا تاریخ ۸ می ۲۰۲۶ ساعت ۱۷:۰۰ به سازمان جهانی بهداشت گزارش شدهاند.
برای افکار عمومی، ترکیب «کشتی کروز»، «بیماری مرگبار»، «مسافران چندملیتی» و «قرنطینه» به سرعت یادآور پاندمی کووید میشود؛ اما از نظر علمی، مقایسه مستقیم این دو، گمراهکننده است.
هانتاویروسها خانوادهای از ویروسها (هانتاویریده) هستند که عمدتا از جوندگان به انسان منتقل میشوند. بیشتر انواع آن از انسان به انسان منتقل نمیشوند. در این خوشه، مسأله حساس این است که «سویه آندس» استثنا محسوب میشود و تنها هانتاویروسی است که انتقال انسان به انسان برای آن مستند شده؛ هرچند این انتقال نادر است و معمولا به تماس نزدیک و طولانی نیاز دارد. این ویروس مانند کووید به آسانی پخش نمیشود و در نقاطی از جهان که مخزن طبیعی جوندگان میزبان ویروس وجود ندارد، خطر برای جمعیت عمومی بسیار پایین است (مرکز اروپایی پیشگیری و کنترل بیماریها).
از «هانتاویروس» چه میدانیم؟
هانتاویروس یک بیماری واحد با یک مسیر بالینی ثابت نیست. این نام به خانوادهای از ویروسها اشاره دارد که در نقاط مختلف جهان، در گونههای متفاوت جوندگان گردش میکنند و میتوانند بیماریهای متفاوتی در انسان ایجاد کنند. هانتاویروسها میتوانند دو سندروم اصلی ایجاد کنند: ۱- سندروم ریوی هانتاویروس یا HPS که بیشتر در قاره آمریکا دیده میشود؛ ۲- تب خونریزیدهنده همراه با سندروم کلیوی یا HFRS که بیشتر در اروپا و آسیا گزارش میشود (مرکز کنترل و پیشگیری از بیماریهای آمریکا).
در رخداد MV کشتی هوندیوس سویه مهم ویروس آندس (Andes Virus) است. آندس در آمریکای جنوبی یافت میشود و میتواند باعث HPS شود؛ بیماریای که در آن ریهها و سیستم قلبی عروقی به سرعت درگیر میشوند. ویروس آندس میتواند بیماری تنفسی شدید و بالقوه کشنده ایجاد کند و علائم آن ابتدا شبیه آنفلوآنزا باشد. دوره کمون (نهفتگی)، یعنی فاصله میان تماس و بروز علائم، برای HPS ناشی از آندس معمولا بین ۴ تا ۴۲ روز گزارش شدهاست.
این بازه طولانی یکی از دلایل پیچیدگی ردیابی در پرونده کشتی است. مسافری ممکن است در آرژانتین یا شیلی در معرض ویروس قرار گرفته باشد، چند روز یا چند هفته بعد در کشتی بیمار شده باشد و دیگران نیز در فضای بسته و تماس نزدیک در معرض خطر قرار گرفته باشند. فرضیه فعلی این است که دستکم یک مسافر پیش از سوار شدن به کشتی، در منطقهای در آرژانتین یا شیلی که آندس در آن بومی است، آلوده شده و سپس ممکن است ویروس را به دیگران در کشتی منتقل کرده باشد.
هانتاویروس چگونه از جوندگان به انسان میرسد؟
مسیر کلاسیک انتقال هانتاویروس، تماس مستقیم با جوندگان نیست، بلکه استنشاق ذرات آلوده است. ادرار، مدفوع یا بزاق جونده آلوده میتواند محیط را آلوده کند. وقتی این مواد خشک میشوند یا با تمیزکاری نادرست در هوا پراکنده میشوند، ذرات آلوده ممکن است وارد دستگاه تنفسی انسان شوند. عفونتهای ارتوهانتاویروس عمدتا از راه استنشاق آئروسل آلوده به ادرار، مدفوع یا بزاق جوندگان منتقل میشوند.
به همین دلیل، خطر معمول هانتاویروس بیشتر در محیطهایی مطرح است که احتمال حضور جوندگان وجود دارد؛ مانند کلبههای روستایی، انبارها، خانههای متروکه، کمپها، محلهای نگهداری مواد غذایی، و فضاهایی که مدتها بسته بودهاند. برخلاف کووید و بسیاری از بیماریهای تنفسی، خطر اصلی معمولا از حضور در کنار یک بیمار در اتوبوس یا خیابان نیست، بلکه از قرار گرفتن در معرض محیط آلوده به ترشحات جوندگان است.
اما آندس یک پیچیدگی اضافی دارد. ویروس آندس میتواند از جوندگان، از سطوح آلوده و به ندرت از طریق تماس نزدیک با فرد بیمار منتقل شود. تماس نزدیک شامل تماس فیزیکی مستقیم، حضور طولانی در فضای بسته، یا تماس با بزاق، ترشحات تنفسی یا دیگر مایعات بدن فرد بیمار است.
این نکته برای فهم گسترش و همهگیری بیماری، کلیدی است. کشتی کروز یک محیط بسته با کابینها، سالن غذاخوری، راهروها، خدمات مشترک و تماسهای طولانی است. اگر یک بیمار علامتدار در چنین محیطی حضور داشته باشد، تماس نزدیک و مکرر میان مسافران ممکن است رخ دهد. با این حال، این به معنای انتقال آسان و گسترده در جامعه نیست. انتقال انسان به انسان در آندس نادر است و به شرایط خاص تماس نزدیک یا طولانی نیاز دارد.
علائم سندروم ریوی هانتاویروس HPS چیست؟
علائم بیماری شامل تب، علائم تنفسی و علائم گوارشی بوده و از مبتلایان فعلی، دستکم چهار مورد به سرعت به ذاتالریه، دیسترس تنفسی حاد و شوک دچار شدهاند. سندروم HPS ممکن است با علائم عمومی شروع شود اما در مرحله بعد به سرعت تنفس و گردش خون را مختل کند.
به عبارت ساده، خطر هانتاویروس آندس فقط در «ابتلا» نیست؛ در این است که برخی بیماران پس از چند روز علائم ظاهرا عمومی، ناگهان وارد فاز بحرانی میشوند. این همان نقطهای است که تشخیص سریع، انتقال به بیمارستان مجهز، اکسیژنرسانی، مراقبت ویژه و گاهی تهویه مکانیکی میتواند تفاوت میان بقا و مرگ باشد.
علائم اولیه HPS ناشی از آندس میتواند بسیار غیراختصاصی (مشابه بسیاری از بیماریهای ریوی دیگر) باشد: خستگی، تب، درد عضلانی به ویژه در رانها، لگن، پشت و گاهی شانهها. حدود نیمی از بیماران ممکن است سردرد، سرگیجه، لرز و علائم گوارشی مانند تهوع، استفراغ، اسهال یا درد شکم داشته باشند. معمولا افراد زمانی عفونی محسوب میشوند که علامتدار باشند.
مشکل اینجاست که این علائم در روزهای اول میتواند با بسیاری از بیماریهای ویروسی اشتباه شود. اما در HPS، مرحله بعدی میتواند با سرفه، تنگی نفس، کاهش اکسیژن خون، نشت مایع به ریه، افت فشار خون و شوک همراه شود. در این مرحله، بیماری دیگر یک «سرماخوردگی بد» نیست، بلکه یک وضعیت اورژانسی است.
آیا درمان یا واکسن برای سندروم ریوی هانتاویروس وجود دارد؟
در حال حاضر درمان اختصاصی ضد ویروس یا واکسن تایید شده و در دسترس عمومی برای ویروس آندس وجود ندارد. درمان عمدتا حمایتی است: کنترل تب و علائم، تامین مایعات با احتیاط، پایش اکسیژن، مراقبت از فشار خون و در موارد شدید، بستری در مراقبتهای ویژه و کمک تنفسی. مراقبت زودهنگام، حیاتی است، چون علائم ممکن است به سرعت بدتر شود و بیماران مبتلا به HPS ممکن است به حمایت تنفسی مانند لولهگذاری نیاز پیدا کنند.
نبودِ درمان اختصاصی، اهمیت شناسایی زودهنگام، جداسازی، ردیابی تماسها و انتقال کنترلشده مسافران را نشان میدهد. در چنین رخدادهایی باید از ایجاد زنجیرههای کوچک انتقال در میان تماسهای نزدیک هم جلوگیری شود.
احتمال مرگ در سندروم ریوی هانتاویروس چقدر است؟
عددهای کشندگی در رخدادهای کوچک باید با احتیاط تفسیر شود، چون نمونه کوچک است و موارد شدید زودتر شناسایی میشوند. تا ۸ مه، سه مرگ در میان هشت موردِ گزارششده ثبت شده بود؛ یعنی نسبت مرگ خام در این خوشه ۳۸ درصد بوده؛ اما این رقم برای همین خوشه و تا همان تاریخ است، نه برآورد نهایی و جهانی از همه عفونتهای آندس.
بنابراین ۳۸ درصد از کسانی که علائم تنفسی پیدا میکنند ممکن است جان خود را از دست بدهند. این عدد نشان میدهد که بیماری میتواند بسیار خطرناک باشد، اما نباید با خطر ابتلا در جمعیت عمومی اشتباه گرفته شود. یک بیماری میتواند برای فرد مبتلا بسیار کشنده باشد اما در سطح جامعه قابلیت انتشار گسترده نداشته باشد. هانتاویروس آندس دقیقا در همین دسته قرار میگیرد: بیماری پرخطر برای بیمار، اما با توان انتقال عمومی بسیار محدودتر از ویروسهایی مانند SARS-CoV-2.
آیا این رخداد «پاندمی بعدی» است؟
پاسخ کوتاه این است: خیر! چون زیستشناسی، مسیر انتقال و اکولوژی ویروس آندس با ویروسهای پاندمیک تنفسی تفاوت بنیادی دارد.
ویروسهای پاندمیک معمولا باید بتوانند به آسانی و پیش از شناسایی، از انسان به انسان منتقل شوند. آندس چنین ویژگی ندارد. انتقال انسان به انسان در آن ممکن است اما نادر است و معمولا تماس نزدیک و طولانی میخواهد. به علاوه مخزن طبیعی آندس در جوندگان آمریکای جنوبی است و جونده حامل این ویروس در همه جهان وجود ندارد؛ بنابراین انتظار نمیرود ویروس در جمعیت جوندگان سایر نقاط جهان به راحتی جا بیفتد و چرخه محلی تازهای بسازد.
البته این به معنای بیاهمیت بودن رخداد نیست. برای بهداشت عمومی، حتی یک خوشه کوچک با مرگ بالا اهمیت دارد، به ویژه وقتی مسافران چندملیتی باشند و پیش از شناسایی بیماری، بخشی از آنان پراکنده شده باشند. اما اهمیت آن در «مدیریت تماسها و مراقبت پزشکی» است، نه در سناریوی یک پاندمی تنفسی جهانی.
برای پیشگیری از سندروم ریوی هانتاویروس چه اقداماتی لازم است؟
مهمترین نقش را مقامات پزشکی دارند و سه اقدام دولتها کلیدی است (ECDC): شناسایی بیماران، ردیابی تماسها و قرنطینه یا پایش تماسهای پرخطر تا پایان دوره کمون. مسافران علامتدار باید در اولویت ارزیابی پزشکی و تست قرار گیرند. اگر تست مثبت باشد که مراقبت پزشکی و جداسازی انجام میشود اما حتی اگر تست منفی باشد، بسته به شرایط، قرنطینه و پایش تا شش هفته میتواند لازم باشد.
برای عموم مردم، توصیهها سادهتر است: تماس با جوندگان و فضولات آنان را جدی بگیرند، محیطهای آلوده را خشک جارو نکنند یا با جاروبرقی معمولی گرد و غبار آلوده را در هوا پخش نکنند، در مناطق پرخطر از ماسک و روشهای ایمن پاکسازی استفاده کنند، غذا را در ظرفهای بسته نگهداری کنند و راه ورود جوندگان به خانه، انبار یا کابین را ببندند. برای آندس، اگر فردی با بیمار مشکوک یا تایید شده تماس نزدیک داشته، باید از تماس فیزیکی، استفاده مشترک از ظروف، نوشیدنی، سیگار، قلیان یا وسایل مشابه پرهیز کند و در صورت بروز علائم، سریع به پزشک مراجعه کند.
جمعبندی
هانتاویروس آندس بیماری تازهای نیست، اما حضور آن در یک کشتی کروز با مسافران چندملیتی، ردیابی تماسها و کنترل خطر را پیچیده کرد. تا این لحظه، شواهد معتبر نشان میدهد خطر عمومی پایین است، اما برای تماسهای نزدیک و مسافران کشتی، پایش جدی و قرنطینه احتیاطی توجیه دارد.
اما نه باید خطر را کوچک شمرد و نه آن را یک «کووید بعدی» تصویر کرد. هانتاویروس آندس میتواند برای فرد مبتلا بسیار خطرناک باشد، اما برخلاف ویروسهای تنفسی پاندمیک، به آسانی در جامعه پخش نمیشود. تشخیص زودهنگام، مراقبت ویژه، ردیابی دقیق تماسها و ارتباط شفاف با مردم است.

